سکته مغزی رخ میدهد زمانی که جریان خون به یک ناحیه از مغز قطع میشود. علائم این حالت به ناحیهای از مغز که تحت تأثیر فقدان خونرسانی قرار میگیرد وابسته است و ممکن است شامل تغییر در احساس و کنترل حرکتی شود.
به علاوه، شدت علائم سکته مغزی به میزان تحت تأثیر قرار گرفتن بافت مغز از جریان خون بستگی دارد. به عنوان مثال، در صورتی که شخص دچار سکته مغزی خفیف شود، احتمالاً با ضعف موقت دست یا پا روبهرو میشود. اما افرادی که سکته مغزی شدیدتری داشتهاند، ممکن است به طور دائمی از یک سوی بدن فلج شده یا قادر به صحبت کردن نباشند. اگر جریان خون به سرعت و به طور خودبخود یا از طریق درمان پزشکی بهبود نیابد، ممکن است اثرات آن دائمی باشند.
حمله ایسکمیک گذرا (TIA) گاهی به عنوان “سکته مغزی خفیف” نیز شناخته میشود. در این حالت، علائم سکته مغزی بروز میکنند، اما به طور خودبخودی برطرف میشوند.
بعضی افراد به طور کامل پس از سکته مغزی بهبود مییابند، اما بیش از دو سوم افراد باقیمانده با نوعی از ناتوانی روبرو میشوند.
علل سکته مغزی
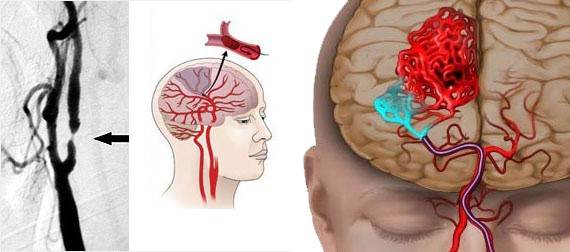
مطابق علل بروز، سکته مغزی به طور کلی در سه دسته طبقهبندی میشود.
- سکته ایسکمیک متداولترین نوع سکته مغزی است و به دلیل انسداد شریان در ناحیه خاصی از مغز ایجاد میشود. بیشتر اوقات این سکته بر اثر لخته خون به وجود میآید. سکته مغزی ایسکمیک حاد به خون رسانی مجدد فوری – احیاء جریان خون به مغز نیاز دارد. با شروع درمان فیبرینولیتیک وریدی – درمانی که در آن از داروها برای تجزیه لختهها استفاده میشود – طی 3 ساعت از شروع علائم، بهترین نتیجه به دست میآید.
- حمله ایسکمی گذرا (TIA) که به عنوان سکته مغزی خفیف نیز شناخته میشود، یک واقعه کوتاه مدت است که در اثر انسداد موقت شریان ایجاد میشود. لازم است این مسئله به عنوان یک وضعیت اضطراری درمان شود چرا که پیشبینی شدت نتیجه ممکن نیست.
- سکته مغزی هموراژیک عامل 15٪ باقی مانده از تمام سکتههای مغزی است. این امر به دلیل پارگی رگ خونی در مغز و در نتیجه خونریزی در بافت اطراف مغز ایجاد میشود. فیبرینولیتیکهایی که برای سکته مغزی ایسکمیک استفاده میشوند منع مصرف دارند، بدین معنی که هرگز نباید برای سکتههای مغزی خونریزی دهنده استفاده شوند. داروهای ضد انعقاد خون داروهایی هستند که از لخته شدن خون جلوگیری میکنند و همچنین باید از مصرف آنها اجتناب شود. این داروها میتوانند خونریزی در مغز را تشدید کنند.
سی تی اسکن بدون کنتراست اولیه مهمترین آزمایش برای یک بیمار سکته مغزی حاد است چرا که به تشخیص سکته مغزی اسکیمیک از سکته هموراژیک (خونریزی دهنده) کمک میکند. تا زمانی که سی تی اسکن، خونریزی داخل جمجمه را رد نکند نباید آسپرین، هپارین یا tPA (فعال کننده بافتی پلاسمینوژن) تجویز شود.
چگونه میتوان فهمید شخصی سکته کرده است؟
علائم و نشانههای سکته مغزی را به خاطر بسپارید و شناسایی کنید:
- افتادگی صورت: از فرد بخواهید لبخند بزند و ببینید آیا هنگام خندیدن یک طرف صورت وی آویزان میشود یا خیر. به علاوه ممکن است یک طرف صورت بیحس شود و لبخند بیمار کج و کوله به نظر برسد.
- ضعف بازو: از فرد بخواهید هر دو دست خود را بلند کند. آیا در یک دست ضعف یا بیحسی وجود دارد؟ افتادن یک دست به سمت پایین، نشانه ضعف دست یک طرفه است.
- اختلال گفتاری: افرادی که دچار سکته مغزی میشوند ممکن است در گفتار دچار لکنت شده یا در گفتار مشکل داشته باشند. گفتار ممکن است غیرقابل درک باشد. از فرد بخواهید یک جمله ساده را تکرار کند و به دنبال هرگونه ناهنجاری گفتاری در سخنان وی باشید.
- زمان تماس با 115! چنانچه فردی علائم بالا را نشان دهد، حتی در صورت از بین رفتن علائم، با 115 تماس بگیرید و فرد را سریعاً به بیمارستان منتقل کنید.
سایر علائم و نشانههای سکته مغزی در مردان و زنان چیست؟
در حالی که این موارد علائم بارز سکته مغزی است، سکته مغزی میتواند باعث اختلال در هر عملکرد سیستم عصبی شود. علائم سکته مغزی به طور معمول در یک طرف بدن رخ میدهد و به طور ناگهانی بروز میکند. با یک حمله ایسکمیک گذرا که (گاهی سکته خفیف یا TIA نامیده میشود) علائم ظاهر میشوند و ممکن است خود به خود برطرف شوند. در هر صورت، ضروری است که فرد مبتلا را در اسرع وقت به بیمارستان منتقل کنید تا درمان فوری برای وی انجام شود.
سایر علائم و نشانههای احتمالی سکته مغزی شامل شروع ناگهانی موارد زیر است:
- ضعف یا فلج هر قسمت از بدن
- بیحسی یا احساس “سوزن و سوزن شدن” در هر نقطه از بدن
- اختلالات راه رفتن (اشکال در راه رفتن) یا از دست دادن تعادل و هماهنگی
- تغییر بینایی، تاری دید، یا اختلال در بینایی یک یا هر دو چشم
- سرگیجه
- سردرد شدیدی که معمولاً برخلاف سردردهای گذشته است
- گیجی
- ناتوانی در تکلم، کلام بریده بریده یا ناتوانی در درک گفتار
- از دست دادن حس در هر قسمت از بدن
- از دست دادن حافظه
- تغییرات رفتاری
- سفتی عضله
- مشکل در بلع
- حرکات غیرارادی چشم
کدام دسته از پزشکان متخصص سکته مغزی را درمان میکنند؟
فردی که دچار سکته مغزی میشود به طور معمول در بخش اورژانس مراقبت شده و در ابتدا توسط یک متخصص طب اورژانس ویزیت میشود. پزشکانی که معمولاً درگیر مراقبت از بیماران سکته مغزی هستند شامل متخصصان مغز و اعصاب و متخصصان نورورادیولوژی جراحی اندوواسکولار (ESNR) میباشند.
تشخیص سکته مغزی
سکته مغزی یک وضعیت اورژانسی مهم و تهدید کننده زندگی است که نیازمند تشخیص و درمان سریع است. این کار میتواند کمک زیادی به کاهش معلولیت دائمی بیمار و حتی جلوگیری از مرگ وی کند. روش درمانی دو نوع سکته مغزی اصلی، سکته مغزی ایسکمیک و هموراژیک (خونریزی دهنده) متفاوت است و از همین رو تشخیص مناسب در اولین زمان ممکن ضروری است. درمان و رسیدگی شامل ترکیبی از دارو، توانبخشی و آموزش لازم برای بیمار و مراقبان است.
در مرحله اول، تشخیص مناسب به ابزار ارزیابی سکته مغزی بستگی دارد که برای ارزیابی بیمار قبل از تحقیقات تشخیصی چه در صحنه وقوع و چه در بخش اورژانس مفید است. این ابزار با دقت نسبتاً کافی نشان دهنده آن است که آیا سکته مغزی رخ داده است یا خیر. در این صورت بررسی تشخیصی مانند سی تی اسکن یا MRI تشخیص را تأیید کرده و میزان انفارکتوس را بیشتر نشان میدهد. رویکرد تشخیصی سکته مغزی احتمالی را با جزئیات مورد بحث قرار میدهد.
درمان سکته مغزی ایسکمیک یا هموراژیک
روش درمانی به نوع سکته مغزی بستگی دارد.
فعال کنندهٔ بافتی پلاسمینوژن (tPA)
برای سکته مغزی ایسکمیک، درمان فیبرینولیتیک باید در اسرع وقت شروع شود. فیبرینولیز یا تجزیه لخته با استفاده از فعال کننده بافتی پلاسمینوژن (tPA) انجام میشود. اگر این دارو در عرض 3 ساعت از شروع علائم سکته مغزی استفاده شود، حداکثر فایده را خواهد داشت. برای آن دسته از بیمارانی که علائم سکته مغزی داشته و قبلاً طبیعی بودند، tPA باید ظرف 4 ساعت از شروع علائم تجویز شود. صرفاً در صورت سکتههای مرتبط با گردش خون خلفی که شامل سیستم مهرهای (رگهای پشت گردن باشد)، درمان tPA ممکن است طی 18 ساعت شروع شود.
tPA ممکن است عوارض جانبی ایجاد کند که مهمترین آن خونریزی داخل جمجمه است. عوارض جانبی بالقوه tPA باید در مقابل سود بالقوه سنجیده شود و پیش از شروع درمان این عوارض میبایست با بیمار و خانواده وی در میان گذاشته شود. کنترل فشار خون، در بیماران مبتلا به فشار خون بالا، قبل از شروع درمان فیبرینولیتیک برای کاهش خطر خونریزی داخل مغزی به دنبال تجویز tPA ضروری است.
هپارین
هپارین ممکن است گاهی به عنوان داروی ضد انعقاد برای درمان سکته مغزی استفاده شود. نقش آن در بهبود نتیجه همچنان مورد تردید است، اگرچه به جلوگیری از سکتههای بعدی کمک میکند.
آسپرین
تجویز آسپرین بعد از شروع علائم ممکن است در بعضی از بیماران مثبت باشد اما نباید به عنوان یک روش معمول تجویز شود، چرا که زیان آن نسبت به فوایدش بیشتر خواهد بود. در بعضی موارد به دلایل پزشکی، آنجا که نمیتوان tPA تجویز کرد، ممکن است از آسپرین استفاده شود. آسپرین ممکن است طی 48 ساعت پس از سکته مغزی تجویز شود.
حذف پلاک خونی / لخته
ممکن است در صورت ابتلا به بیماری شریان کاروتید (شریان کاروتید جلوی گردن در هر دو سمت جریان دارد) به جراحی شریان کاروتید نیاز باشد. ممکن است اندآرترکتومی کاروتید یا آنژیوپلاستی شریان کاروتید انجام شود.
- اندآرتركتومی كاروتید عمل جراحی است كه طی آن پلاكهای خونی را ”پاکسازی” کرده و عروق تنگ شده كاروتید را باز میكند.
- آنژیوپلاستی کاروتید و استنت گذاری (CAS) احتمالاً در برخی از بیماران مانند بیماران مبتلا به تنگی شدید عروق، جایگزینی برای اندآرترکتومی کاروتید محسوب میشود. یک کاتتر نازک با ورود به شریان کشاله ران از داخل رگهای خونی رد میشود تا به محل انسداد شریان کاروتید برسد. ممکن است لخته خون تجزیه شده یا یک بالون کوچک در دیوارههای رگ خونی باد شود (آنژیوپلاستی). برای باز نگه داشتن رگ یک لوله توری فلزی (استنت) را داخل رگ قرار میدهند.
توقف خونریزی
ممکن است در سکته مغزی هموراژیک (خونریزی دهنده)، به منظور تخلیه خون از اطراف مغز و ترمیم عروق خونی آسیبدیده، جراحی اورژانسی لازم باشد. این کار احتمالاً با استفاده از یک روش جراحی معروف به کرانیوتومی انجام شود، در این روش قسمت کوچکی از جمجمه بریده میشود تا جراح بتواند به محل خونریزی دسترسی پیدا کند.
بازسازی شریان
اگر آنوریسم (برآمدگی بالونی مانند در شریان) علت سکته باشد، ممکن است جراحی آنوریسم یا آمبولیزاسیون فنری انجام شود.
- در جراحی آنوریسم، جراح یک برش در مغز ایجاد میکند. در این شرایط آنوریسم با استفاده از یک گیره کوچک از رگهای خونی مغز جدا میشود.
- در آمبولیزاسیون فنری، یک کاتتر در شریان کشاله ران قرار داده میشود، تا به موضع آنوریسم وارد شود. یک فنر کوچک از طریق کاتتر به داخل آنوریسم رانده میشود. فنر با ایجاد لخته خون در آنوریسم، از جریان خون به آن جلوگیری میکند.
اگر ناهنجاری شریانی (AVM) علت سکته مغزی باشد، ممکن است ترمیم AVM انجام شود، به روشهای زیر انجام شود:
- جراحی برای برداشتن AVM
- انسداد جریان خون با تزریق مادهای به رگهای خونی
- لیزر برای کوچک کردن رگهای خونی AVM
درمان طولانی مدت
هدف از درمان طولانی مدت بهبود عملکرد و همچنین جلوگیری از سکتههای بعدی است. روند توانبخشی ممکن است شامل موارد زیر باشد:
- گفتاردرمانی
- کاردرمانی
- فیزیوتراپی
- آموزش خانواده
پیشگیری
پیشگیری ممکن است شامل موارد زیر باشد:
- کاهش عوامل خطرزا، مانند سیگار کشیدن، فشار خون بالا، دیابت و کلسترول بالا.
- استفاده از داروهای ضد انعقاد خون، مانند هپارین و وارفارین.
- کاهش لخته شدن خون با استفاده از داروهای ضد پلاکت مانند آسپرین و کلوپیدوگرل که مانع از جمع شدن پلاکتها میشوند.
- استفاده از استاتین برای کاهش سطح کلسترول بد خون
- در نظر گرفتن اندآرترکتومی کاروتید برای یک شریان کاروتید باریک منتهی شونده به سکتههای مغزی آتی



