میوپاتی که به عنوان بیماری عضله نیز شناخته می شود زمانی که سیستم ایمنی بدن به ماهیچه ها حمله می کند، رخ می دهد. این حمله رشته های عضلانی بدن را تخریب و ماهیچه ها را تضعیف می کند. میوپاتی می تواند در تعادل و تحرک اختیاری عضلات اختلال ایجاد کند. میوپاتی ممکن است ژنتیکی، اکتسابی، همراه با تولد و یا بعد از تولد و در طول زندگی رخ دهد.
برای کسب اطلاعات بیشتر و یا رزرو نوبت با شماره 02188801800 تماس حاصل فرمایید.
انواع میوپاتی
میوپاتی براساس تاثیر بر عضلات و نتایج نمونه برداری عضلات دسته بندی می شوند. انواع مختلفی از میوپاتی وجود دارد، با این حال می شود آنها را به دو گروه تقسیم کرد: میوپاتی ارثی و اکتسابی
میوپاتی ارثی
همانطور که از نام آن پیداست، میوپاتی ارثی از طریق انتقال ژنتیکی از نزدیکان در خانواده به ارث میرسد. میوپاتی ارثی که به وسیله کروموزوم X انتقال مییابد، بیشتر بر آقایان تأثیر میگذارد، اما میوپاتی ارثی که بر روی کروموزوم جنسی قرار ندارد، به طرز مساوی بر آقایان و خانمها تأثیر میگذارد.
دیستروفی عضلانی
دیستروفی عضلانی با کمبود پروتئینی به نام دیستروفین شناخته می شود. از آنجایی که این پروتئین برای عملکرد طبیعی ماهیچه ها ضروری است، نبود آن باعث تخریب ماهیچه و ضعف می شود کو باعث ایجاد مشکلاتی در راه رفتن، بلع و هماهنگی ماهیچه ها می شود.
میوپاتی مادرزادی
این نوع میوپاتی در هنگام تولد وجود دارد، اما تا بعد از دوران نوزادی و ابتدای خردسالی قابل تشخیص نمی باشد. توسط اختلالات ژنتیکی و در ژنهایی که مسئول رشد صحیح ماهیچه ها هستند ایجاد می شوند.
میوپاتی متابولیک
میوپاتی زیستی به وضعیتی اشاره دارد که در آن افراد ناتوانی در تبدیل صحیح غذا به انرژی دارند. افراد مبتلا به میوپاتی متابولیک، عمدتاً به دلیل عدم وجود کامل یک آنزیم مورد نیاز برای فعالیت متابولیسمی، غالباً از آنزیم مورد نیاز استفاده نکرده یا آنزیم موجود عملکرد کافی ندارد. به همین دلیل، ماهیچهها قادر به انجام عملکردهای مناسب نیستند، زیرا قادر به متابولیسم انرژی مورد نیاز نمیباشند.
میوپاتی میتوکندریایی
میوپاتی میتوکندریایی باعث بروز انواع علائم در سراسر بدن میشود، زیرا میتوکندریها در تمامی قسمتهای بدن وجود دارند. این نوع میوپاتی ناشی از جهشهای ژنتیکی است و بر روی ساختار اولیه سلول و تولید پروتئینهای مرتبط با انرژی شیمیایی مورد استفاده در واکنشهای بیوشیمیایی تأثیر میگذارد. به علت نیاز ماهیچهها به مقدار قابل توجهی انرژی برای عملکرد صحیح خود، کاهش انرژی نیز باعث کاهش عملکرد آنها میشود.
کانالوپاتی
کانالوپاتی توسط جهش ژنی روی می دهد و عملکرد مجموعه کانال های یونی و همچنین پروتئین هایی که مسئول تنظیم این کانال های هستند را نیز مختل می کند.
اختلال تونوس عضلانی
اختلال تونوس عضلانی یک نوع کانالوپاتی است که با تأخیر در انقباض و انبساط ماهیچهها شناخته میشود. در بعضی موارد، این بیماری میتواند منجر به طولانی شدن ماهیچه و افزایش قدرت آن شود. این بیماری به علت نقص ژنتیکی مرتبط با کانالهای کلریدی رخ میدهد. کانالهای کلریدی در بدن برای کنترل فعالیتهای الکتریکی که مسئول انقباض ماهیچهها هستند، استفاده میشوند. با این حال، در افراد مبتلا به اختلال تونوس، ژن مسئول توقف فعالیت الکتریکی تخریب میشود و در نتیجه ماهیچهها در وضعیت انقباض باقی میمانند.
میوپاتی اکتسابی
میوپاتی التهابی
میوپاتی التهابی به بیماری خود ایمنی بافت پیوندی معروف است و تاثیر آن فراتر از ماهیچه ها می باشد. ممکن است علائم ضعف گردن، شانه و همچنین مشکلات پوستی و جوش را شامل شود. بعضی از دلایل احتمالی ایجاد بیماری التهاب میوپاتی تورم در بدن، عفونت، آسیب به ماهیچه و بیماری های ارثی است.
میوپاتی غدد درون ریز
میوپاتی غدد درون ریز با تولید هورمون بیش از حد یا کمتر از مقدار مورد نیاز از تیروئید توصیف می گردد و در آخر باعث می شود که ماهیچه ها ضعیف، لاغر و شکننده بشوند و تحت تاثیر گرفتگی و واکنش های آهسته قرار بگیرد.
میوپاتی سمی
میوپاتی سمی با ضعف و دیگر علائم میوپاتی که ناگهانی شروع می شوند، توصیف می گردد. توسط داروها و سموم خاصی ایجاد می شود. استاتین های موجود در داروهای کلسترول نمونه رایج آنها می باشد. در بیشتر موارد، وقتی بیماران مصرف داروئی که باعث میوپاتی می شود را متوقف می کنند، بیماری نیز بهبود می یابد.
دلایل میوپاتی
با اینکه میوپاتی می تواند ژنتیکی یا اکتسابی باشد، اما گاهی اوقات دلیل آن ناشناخته است. برخی از دلایل میوپاتی ممکن است شامل موارد زیر باشد:
- آسیب
- کار کشیدن بیش از حد
- ژنتیک
- بیماری تیروئید
- سرطان
- التهاب
- عفونت
- واکنش به دارو
علائم میوپاتی
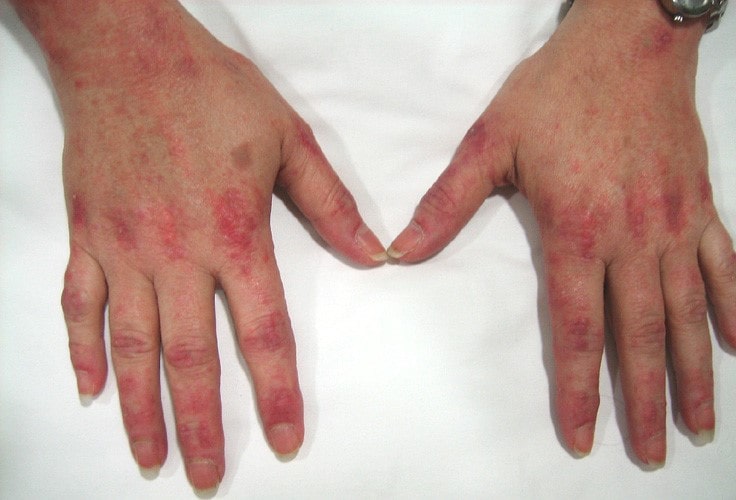 علائم میوپاتی بر اساس نوع آنها متفاوت می باشند. بعضی از علائم شامل:
علائم میوپاتی بر اساس نوع آنها متفاوت می باشند. بعضی از علائم شامل:
- جوش
- مشکل در تنفس
- ضعف عضلات صورت
- گرفتگی و ضعف عضلانی
- از دست دادن نیرو
- سفتی
- گرفتگی عضله
تشخیص میوپاتی
برای تشخیص میوپاتی، پزشک پیشینه پزشکی بیمار را بررسی می کند، آزمایشات جسمانی انجام می دهد و قدرت عضله را آزمایش می کند. ابزارهایی دیگری، همانند مواردی که بعدا توضیح داده می شوند، احتمالا برای کمک به تایید و قطعی کردن تشخیص نوع میوپاتی که علائم شما را ایجاد کرده است نیز استفاده بشوند.
آزمایش خون
پزشک برای بررسی بالا رفتن سطح موادی به نام کریتین کیناز از تست خون استفاده می کند. کریتین کیناز زمانی که رشته ای ماهیچه ای تخریب می شوند، به داخل جریان خود رها می گردند. بالا رفتن سطح این ماده احتمالا به معنی داشتن میوپاتی التهابی می باشد. سطح کریتین کیناز معمولا در مبتلایان به تخریب عضلانی و دیستروفی بالا می باشد اما به ندرت در مبتلایان به میوزیت داخل بدنی بالاست یا حتی نرمال هم نیز می تواند باشد.
آزمایش خون به تنهایی تشخیص قطعی را فراهم نمی کند و تست های دیگری نیز لازم است. پزشک شاید برای تست آنتی بادی های مرتبط با تخریب عضلانی نیز خون را آزمایش کند.
نمونه برداری عضلانی
در مورد این روش سرپایی، پزشک ناحیه ای را که قرار است آزمایش شود را با بی حسی موضعی بی حس می کند و به روش جراحی تکیه کوچکی از ماهیچه را برمی دارد. این قسمت زیر میکروسکوپ تست می شود، تا علائم التهاب مزمن یا مرگ رشته ماهیچه ای که از علائم بیماری التهابی است را مشاهده کنند.
همچنین نمونه برداری می تواند به پزشک در پیش گیری از علت ضعف عضلانی، مانند دستروفی عضلانی، کمک کند.
الکترومیوگرافی
آزمایش عملکرد عصبی بدن می تواند به تایید تشخیص و تعیین بهترین درمان برای شما کمک کند. الکترومیوگرافی، با اندازه گیری تکانه های الکتریکی که از اعصاب، ریشه های عصبی و بافت های ماهیچه ای می گذرد، نشان می دهد که اعصاب و ماهیچه ها چگونه با یکدیگر کار می کنند. نتایج می توانند به پزشک در تشخیص میوپاتی التهابی از دیگر بیماری های عصبی مثل دیستروفی عضلانی کمک کنند.
برای انجام این آزمایش سرپایی، پزشک سوزن های الکترودی ریزی، همان هادی جریان الکتریکی، را از طریق پوست به داخل ماهیچه ها وارد می کند. این کار به پزشک اجازه می دهد تا مقدار الکتریسیته تولیدی توسط سلول های عضلانی را در زمانی که توسط تکانه های عصبی فعال می شوند را اندازه بگیرد.
در مبتلایان به میوپاتی التهابی، رشته های عضلانی به خوبی قبل به تحریکات الکتریکی تکراری پاسخ نمی دهند.
درمان میوپاتی
 هر چند اختلالات عضلانی معمولا قابل درمان نیستند، اما چند گزینه درمانی برای کنترل علائم و افزایش کیفیت زندگی وجود دارند.
هر چند اختلالات عضلانی معمولا قابل درمان نیستند، اما چند گزینه درمانی برای کنترل علائم و افزایش کیفیت زندگی وجود دارند.
درمان میوپاتی ممکن است شامل:
- درمان جسمانی
- استفاده از ارتوز
- اصلاح سبک زندگی
- داروهای ضد التهابی
- ابزار های کمکی راه رفتن
- طب سوزنی
در موارد حادتر احتمالا برای آزاد کردن تاندون ها و اصلاح ناهنجاری ستون فقرات، جراحی نیاز باشد.
داروها
داروها برای کاهش التهاب ممکن است شامل موارد زیر باشند:
- استروئید برای کاهش التهاب در ماهیچه ها و کمک به بازیابی قدرت ماهیچه ها. معمولا بیماران استروئید را به صورت قرصی مصرف می کنند، اما به صورت تزریقی نیز قبل استفاده می باشد.
- سرکوب کننده های ایمنی بدن برای کاهش تورم توسط متوقف کردن سیستم ایمنی بدن از حمله به خود. درصورتی که استروئید علائم را از بین نبرد، این داروها ممکن است مناسب باشند.
درمان جسمانی
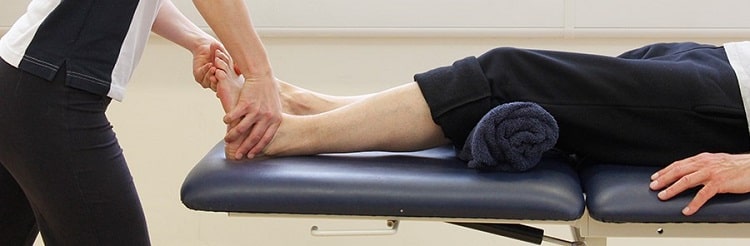 متخصص فیزیوتراپی عصبی می تواند در کنترل علائمی مانند ضعف و گرفتگی عضلات کمک و شما را قادر به داشتن زندگی با کیفیتی کند. درمان معمولا شامل برنامه های کششی و قدرتی می باشد تا به حفظ انعطاف پذیری و قدرت عضله کمک کند.
متخصص فیزیوتراپی عصبی می تواند در کنترل علائمی مانند ضعف و گرفتگی عضلات کمک و شما را قادر به داشتن زندگی با کیفیتی کند. درمان معمولا شامل برنامه های کششی و قدرتی می باشد تا به حفظ انعطاف پذیری و قدرت عضله کمک کند.
مزایای فیزیوتراپی:
- افزایش قدرت ماهیچه
- افزایش تعادل
- افزایش انعطاف پذیری
- کاهش خطر افتادن
فیزیوتراپی همچنین می تواند:
- از انقباضات مفصل و ماهیچه جلوگیری کند
- در صورت نیاز وسایل کمکی برای تحرک را مهیا کند، مثلا کمک کننده راه رفتن، ارتوزها و ویلچیر
- توصیه ای هایی برای روس ها و وسایل حرکتی یا کنترلی
- پیش بینی و به حداقل رساندن علائم و عوارض ثانویه دیگر
ورزش
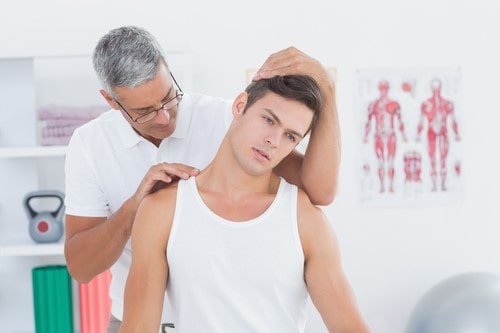 برنامه های ورزشی باید منحصرا برای هر شخص و با توجه به توانایی های او تجویز شوند. درمان ممکن است شامل موارد زیر شود:
برنامه های ورزشی باید منحصرا برای هر شخص و با توجه به توانایی های او تجویز شوند. درمان ممکن است شامل موارد زیر شود:
- آموزش تعادل، هماهنگی و چابکی که شامل آگاهی از حالت بدنی و آموزش کارهای خاص می شود
- آماده سازی هوازی استقامتی، که از طریق شنا کردن، کلاس های تمرینی، رقص، تای چی(که برای آموزش تعادل نیز مفید است) می تواند انجام شود و از وسایلی مانند دوچرخه ثابت، دستگاه های اسکی فضایی و دوچرخه دستی نیز می توان استفاده کرد.
- آموزش استقامت، که ممکن است شامل ورزش های فعال، فعال کمکی و مقاومتی بشوند.
- غیر هوازی، ممکن است شامل استفاده از وزنه های آزاد، ورزش های قدرتی دست (چلاندن توپ نرم یا گرفتن آن)، ورزش های عملی (آموزش بشین پاشو، رساندن وزنه به قفسه های چند طبقه)، دستگاه های وزنه برداری و بندهای ترا باشد.
- ورزش های انعطاف پذیری، مانند طویل کردن عضلات، تغییر دامنه حرکت و کشش باشد.
- آموزش آرامش/ تنفس که به بیمار کمک می کند تا از تنفس دیافرگمی خود در حالات مختلف بدنی استفاده کند تا ماهیچه ها را تقویت کند و استفاده از حرکات موثر بیشتر در طی ورزش، انتقال از تخت خواب به صندلی، از صندلی به سرویس بهداشتی و فعالیت های روزانه زندگی را یاد بگیرد.
- آموزش قدم برداشتن، چگونگی استفاده از وسایل کمکی را برای تحرک صحیح یاد بگیرند و از آینه برای بازخورد بصری استفاده کنند. پزشک جسمانی باید به کم کردن اختلال در راه رفتن تا مکانی که بیمار قادر به راه رفتن به صورت مستقل است، کمک کند
وسایل کمکی
- مثال هایی از وسایل کمکی در راه رفتن عبارتند از: عصا، واکر چرخ دار، عصاهای طبی دسته دار و واکرهای سطح صاف
- برخی از تجهیزات معمول با دوام برای استفاده در خانه شامل نیمکت های مسافرتی، میله های ثابت برای حمام، دوش و صندلی ارتفاع دار سرویس بهداشتی می شود.
برای کمک به رفع افتادگی پا، پزشک ارتوز پا یا مچ پا که از فیبر کربن ساخته می شود را پیشنهاد می دهد



